第三节 急性放射病诊断
放射病的诊断既要确定病人是否患有急性放射病,又要早期判断病情程度和就诊断时处于疾病哪一时期,这对指导及时采取有力的救治措施非常重要。
一、早期分类
早期分类应在伤后即刻进行。战时从早期救治机构开始,平时可在入院初期进行。早期分类的主要依据如下:
(一)病史
主要指照射史。战时根据核爆炸的当量、爆炸方式、病员所处位置和有无防护等,初步估计病员受到的剂量。如为沾染区外照射,则根据所在沾染区的地面照射量率和伤员通过或停留的时间,推测病员受照射的剂量,同时还在了解病员有无内污染的可能。
平时的事故性照射,则根据事故的性质、辐射源的类型和活度、病员受照射时所处的位置和照射时间,以及照射过程中人员活动情况、有无屏蔽等,初步估计可能受到的剂量。
无论战时或平时,如病员佩戴有个人剂量仪,应及时了解个人剂量仪所指示的读数。
(二)初期症状
受照射后病员在1-2天内表现出的初期症状对判断病情有参考价值。
1.照后初期有恶心和食欲减退、照射剂量可能大于1Gy;有呕吐者可能大于2Gy。如发生多次呕吐可能大于4Gy。如很早出现上吐下泻,则可能受到大于6Gy的照射。
2.照后数小时内出现多次呕吐,并很快发生严重腹泻,但无神经系统症状者,可考虑为肠型放射病。
3.照后1小时内频繁呕吐、定向力障碍、共济失高、肢体震颤、肌张力增强者,可基本诊断为脑型放射病。在排除外伤因素的情况下发生抽搐者,可确认为脑型放射病。
对初期病状要注意进行综合分析,还要排除心理因素,表4-3所列各项可供参考。
表4-3 急性放射病的初期症状
| 分型(度) | 初期开始时间 | 持续时间(d) | 主 要 表 现 |
| 骨髓型 | |||
| 轻 度 | 几小时至1天或不明显 | >1 | 乏力,不适,食欲稍差 |
| 中 度 | 3~5h | 1~2 | 头昏、乏力,食欲减退,恶心呕吐,白细胞短暂升高后下降 |
| 重 度 | 20min~2h | 1~3 | 多次呕吐,可有腹泻,白细胞短暂升高后明显下降 |
| 极重度 | 立即或1h内 | 2~3 | 多次呕吐,腹泻,轻度腹痛,白细胞短暂升高后急剧下降 |
| 肠 型 | 立即或数十分钟内 | 频繁呕吐、严重腹泻、腹痛,血红蛋白升高 | |
| 脑 型 | 立即 | 频繁呕吐,腹泻,定向力障碍,休克,共济失调,肌张力增强,抽搐 |
(三)化验检查
1.外周血淋巴细胞绝对值:早期外周血淋巴细胞的下降速度能较好地反映病情程度,尤其在战时是一个简单易行的早期化验指标(表4-4)。
表4-4 急性放射病早期淋巴细胞绝对值(×10[SB]9[/SB]/L)
| 分型(度) | 照后1~2d | 照后3d |
| 骨髓型 | ||
| 轻度 | 1.2 | 1.0 |
| 中度 | 0.9 | 0.75 |
| 重度 | 0.6 | 0.50 |
| 极重度 | 0.3 | 0.25 |
| 肠型和脑型 | <0.3 |
根据事故病例和实验资料,按初期症状和早期淋巴细胞绝对值的变化制订成早期分类诊断图,可作早期分类参考(图4-4)。
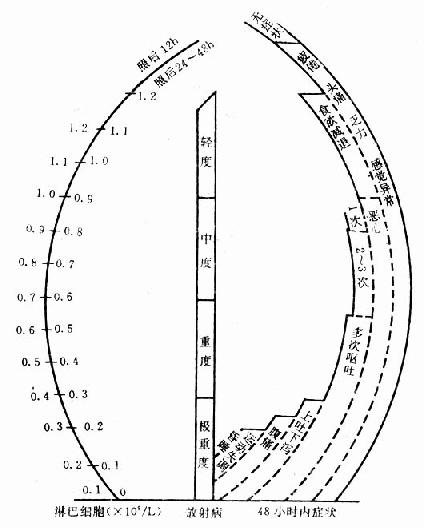
图4-4 急性放射疾病早期分类诊断图
使用说明 将病员在照后12~48小时的淋巴细胞绝对值和该时间内病员出现的最重症状实线下角(图的内侧)作一连线,通过中央直柱,柱内所标志的程度即为急性放射病的程度。如需在伤后6小时进行分类诊断,可单独根据症状进行,即沿病员出现过的最重症状实线上缘(图的内侧)作一水平横线至中央直柱,柱内所标志的程度即为放射病的程度。但这时误差较大。
2.网织红细胞:外周血红细胞变化较迟,但网织红细胞的变化很早。照后5天内网织细胞明显下降,相当于3Gy以上的照射。48小时内消失,说明受到了致死剂量的照射。
3.血红蛋白量:骨髓型放射病早期血红蛋白量变化不明显,肠型放射病早期升高。
二、临床诊断
临床诊断是早期分类的继续,两者不可分割。目的是根据照射剂量、病情的发展和各项化验指标完成最后的确定诊断。
(一)物理剂量和生物剂量测定
正确测定病员受照射的剂量,是判断病情的主要依据。有条件时可分别测定物理剂量和生物剂量,两者可以互相补充,以得出较正确的数值。
1.物理剂量测定:要详细了解事故时辐射场的情况、人与放射源的几何位置、有无屏蔽、以及人员移动情况和时间的变化等。如病员当时佩戴个人剂量仪要了解佩戴的位置。收集病人随身携带的手表红宝石和某些药品,前者用热释光法、后者用电子自旋共振波谱法测定受照射的剂量。当有中子照射时,应收集病员随身携带的金属物品,以及患者的头发、尿样和血液等生物制品,进行中子的活化测量,了解受到的中子剂量。必要时进行全身[SB]24[/SB]Na活化测量,进行人体模型模拟照射测量。然后进行分析、计算得出结论。
2.生物剂量测定:利用体内某些敏感的辐射生物效应指标来反映病人受照射的剂量,称生物剂量测定。现在公认淋巴细胞染色体畸变率是合适的生物剂量计,它与照射剂量有函数关系,特别适宜于0.25~5Gy剂量范围。但测定方法比较复杂,需在专门的实验室进行。通常用作生物剂量测定的畸变类型是断片、双着丝粒体和着丝粒环。方法是在照射后24小时内(最迟不超过6~8周)采血体外培养48~72小时,观察淋巴细胞染色体畸变率。畸变率与剂量关系呈二次多项式方程:
y=a+bD+cD[SB]2[/SB]
估计剂量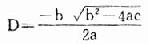
式中y为总畸变率,a为自发畸变率,b为一次击中系数,c为二次击中系数,D为照射剂量。如只计算二次击中的畸率,公式可简化为:
y=cD[SB]2[/SB],则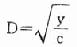
近来有人用测定淋巴细胞微核率作为生物剂量测定的方法。淋巴细胞微核是游离于胞浆内的圆形或椭圆形小体,结构和染色与主核相似,大小为主核的1/3以下,其来源可能是染色体的断片。测定方法与染色体畸变率相似,观察分析比染色体畸变率容易。在0.2~5Gy剂量范围内,微核率与剂量呈线性关系。
(二)临床经过
初期和极其的主要临床表现,以及它们出现的时间和严重程度等,可作为诊断的依据,表4-5所列内容可作参考。
表4-5 各种程度急性放射病临床诊断参考表
| 主要症状 | 脑型 | 肠型 | 骨髓型 | ||||
| 极重度 | 重度 | 中度 | 轻度 | ||||
| 初期: | 呕吐 | +++ | +++ | +++ | ++ | + | - |
| 腹泻 | +~+++ | +++ | ++~+ | +~- | - | - | |
| 共济失调 | +++ | - | - | - | - | - | |
| 定向力障碍 | +++ | - | - | - | - | - | |
| 极期: | 开始时间(d) | 立即 | 3~6 | <10 | 15~25 | 20~30 | 不明显 |
| 口咽炎 | - | ++~- | +++~++ | ++ | + | - | |
| 最高体温 | ↓ | ↑或↓ | >39℃ | >39℃ | >38℃ | <38℃ | |
| 脱发 | - | ++~- | +++~+ | +++ | ++~+ | - | |
| 出血 | - | ++~- | +++~- | +++ | ++~+ | - | |
| 柏油便 | - | ++~- | +++ | ++ | - | - | |
| 血水便 | +~- | ++ | - | - | - | - | |
| 腹泻 | +++ | +++ | +++ | ++ | - | - | |
| 拒食 | + | + | + | +~- | - | - | |
| 衰竭 | +++ | +++ | +++ | ++ | - | - | |
(三)化验检查
1.外周血象
(1)白细胞的变化规律表明疾病的发展阶段。在整个病程中,外周血白细胞数的变化有7个阶段(图4-5)。根据白细胞变化的过程,可预测疾病的发展。
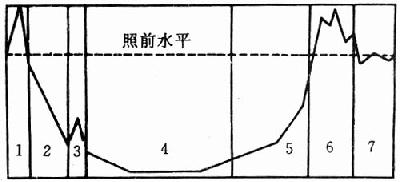
图4-5 急性放射病外周血白细胞的阶段性变化
1.增多;2.下降;3.顿挫回升;4.最低值;5.恢复;6.过度增多;7.恢复正常
(2)白细胞下降的速度及最低值可反映病情严重程度(表4-6)。
表4-6 各度骨髓型急性放射病人白细胞变化的参考数据
| 分 度 | 减少速度(×10[SB]9[/SB]/L·d) | 照后7d值(×10[SB]9[/SB]/L) | 照后10d值(×10[SB]9[/SB]/L) | <1×10[SB]9[/SB]/L 时间(照后d) | 最低值(×10[SB]9[/SB]/L) | 最低值时间(照后d) |
| 轻 度 | 4.5 | 4.0 | >3.0 | |||
| 中 度 | <0.25 | 3.5 | 3.0 | 20~32 | 1.0~3.0 | 35~45 |
| 重 度 | 0.25~0.6 | 2.5 | 2.0 | 8~20 | <1.0 | 25~35 |
| 极重度 | >0.6 | 1.5 | 1.0 | <8 | <0.5 | <21 |
(3)出现粒细胞/淋巴细胞比例倒置者为中度以上,不出现者一般为轻度。
(4)除数量变化外,白细胞还出现形态变化。中性粒细胞可见核、浆空泡,胞浆中毒颗粒,核分叶过多,大型细胞或大型胞核,以及核棘突、核固缩、核溶解等。淋巴细胞可见核染色质浓集,核固缩、核碎裂、核分叶或双核,恢复期可见非典型淋巴细胞。
血小板的形态改变可见伪足消失,空泡变性,致密体(5-HT细胞器)减少,颗粒溶解等。恢复期可见巨型或异型血小板。
红细胞也有形态改变,如出现细胞大小不匀,异型和多染型性细胞,恢复期外周血中可见幼红细胞。
2.骨髓检查
(1)骨髓细胞分裂指数:早期检查骨髓细胞分裂指数(分裂细胞数/1000个骨髓有核细胞)亦有助于判断病情。正常男性骨髓细胞分裂指数平均为8.8‰(6.3‰~10.0‰)。受0.5~3Gy照射后第4天骨髓细胞分裂指数下降程度与照射剂量有明显相关。一般认为,照射后3~4天骨髓细胞分裂指数仍高于1.8‰者,可能为轻度放射病;下降至1.8‰~0.9‰者可能为中度;下降至0.8‰~0.2‰者可能为重度;下降至0者为极重度。
(2)骨髓象:病程中可每周检查1次骨髓象。骨髓象基本正常者为轻度放射病。照射后20~30天出现“骨髓严重抑制现象”,但程度较轻者为中度。照射后15~25天出现“骨髓严重抑制现象”为重度。照射后10天内即出现者为极重度。
3.生化检查
(1)血、尿淀粉酶含量增高:正常人血中淀粉酶含量为40~180u。腮腺受照射,血、尿淀粉酶含量可明显升高,且升高程度与照射剂量有关。切尔诺贝利核电站事故的伤情严重者,在照射后36~48小时升高至正常的10~100倍。
(2)尿中氨基酸排出增多:照射后尿中某些氨基酸的排出量增高,增加较明显的有脯氨酸、胱氨酸和色氨酸等。
牛磺酸是体内巯基化合物(如半胱氨酸、谷胱甘肽等)的代谢产物,是正常人尿中排出的氨基酸之一。照射后尿中排出量可高出正常值几倍,以照射后1~4天排出最多,且在一定范围内与照射剂量有关。
(3)肌酸排出量增加,肌酸肌酐比值增高:肌酸在肝内合成,在肌肉内转变为磷酸肌酸,大部分由尿排出,小部分脱水为肌酐由尿排出。照射后肌酸排出量增加,肌酐排出量比较恒定,故肌酸/肌酐比值增高。
(4)尿中DNA的分解代谢产物排出量增多:如脱氧胞嘧啶核苷(CdR)、β-氨基异丁酸(BAIBA)等照射后排出量都增加。