第七节 耳源性并发症(otogenic complication)
慢性化脓性中耳炎及乳突炎可产生多种颅内、外并发症,简称耳源性并发症(otogenic complication),重者危及生命,是耳鼻咽喉科常见的急重症之一。
【病因】
发病原因主要是由于胆脂瘤型或骨疡型中耳炎急性发作、乳突骨质破坏严重、脓液引流不畅、机体抵抗力差、致病菌毒力较强、或对抗生素不敏感具抗药性等因素有关。
传播途径(图9-7)
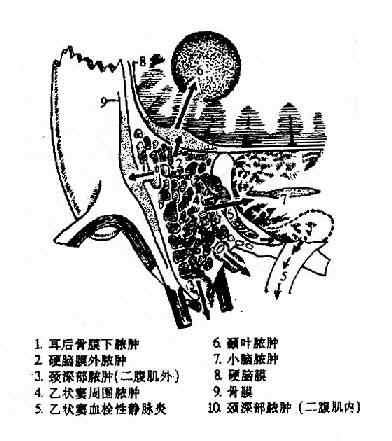
图9-7 耳源性并发症扩散示意图
(一)循破坏、缺损的骨壁:此途径最常见。胆脂瘤可破坏鼓室盖、乳突盖、乙状窦骨板,使中耳的化脓性炎症直接向颅内蔓延;穿破乳突外侧壁骨质或乳突尖内侧骨壁,脓液顺此进入耳后骨膜下或颈深部,在局部形成脓肿。半规管或面神经骨管遭到破坏,可导致迷路炎或面神经麻痹。
(二)经正常的解剖途径或尚未闭合的骨缝:化脓性中耳炎的感染物和毒素可经前庭窗、蜗窗侵犯内耳。化脓性迷路炎可循蜗小管、前庭小管、内耳道等途径向颅内播散。小儿尚未闭合的骨缝(如岩鳞缝)亦为一传播途径。
(三)血行途径:中耳感染可直接通过血流,或随血栓性静脉炎蔓延至颅内,或并发的脓毒败血症引起远离脏器的化脓感染,如肺炎、肺脓肿等。
【分类】
(一)颅外并发症:常见的有耳后骨膜下脓肿、颈部贝佐尔德(Bezold )脓肿、迷路炎、周围性面神经麻痹、岩部炎等。
(二)颅内并发症:如硬脑膜外脓肿、脑膜炎、乙状窦血栓性静脉炎、脑脓肿等。
颅外并发症
一、耳后骨膜下脓肿(postauricular subperiosteal abscess)
慢性化脓性中耳乳突炎急性发作时,乳突腔内蓄积的脓液经乳突外侧骨皮质破坏处流入耳后骨膜下,形成耳后骨膜下脓肿(postauricular subperiostealabscess)。脓肿穿破骨膜及耳后皮肤则形成耳后瘘管,可长期不愈。
【临床表现】
(二)耳后肿胀,压痛明显,骨膜未穿破者,触诊时波动感不明显,耳廓后沟消失,耳廓被推向前、外方(图9-8)。

图9-8 耳后骨膜下脓肿
(三)脓肿诊断性穿刺,可抽出脓液。
【治疗】
在抗生素控制下,行乳突根治术、脓肿切开引流术。
二、颈部贝佐尔德脓肿(Bezole’s abscess)
乳突尖部气房发育良好时,乳突尖内侧的骨壁一般甚薄。若乳突内蓄脓,可穿破该处骨质脓液循此流入胸锁乳突肌的内面,在耳下颈侧深部形成脓肿,称贝佐尔德脓肿(Bezole’s abscess)。
【临床表现】同侧颈部疼痛,颈部运动受限;患侧颈部相当于乳突尖至下颌角水平处肿胀,压痛明显,由于脓肿位于胸锁乳突肌深面,故波感不明显。经穿刺抽脓,如有脓液,即可确诊。
【治疗】在抗生素控制下,乳突根治术的同时,颈部脓肿切开引流。
三、迷路炎(labyrinthitis)
迷路炎(labyrinthitis)即中内耳炎,是化脓性中耳乳突炎较常见的并发症。按病变范围及病理变化可分为局限性迷路炎、浆液性迷路炎及化脓性迷路炎。
【临床表现】
(一)局限性迷路炎(circumscribed labyrinthitis)亦称迷路瘘管(fistula of labyrinth)。多因胆脂瘤或慢性骨炎破坏迷路骨壁,形成瘘管,使中耳与迷路骨内膜或外淋巴腔相通。
多表现阵发性眩晕,偶伴有恶心、呕吐。眩晕多在头或体位变动、压迫耳屏或耳内操作(如挖耳、洗耳等)时发作。发作时患侧迷路处于刺激兴奋状态,眼震方向多向患侧。听力有不同程度减退,多为传导性聋,如病变位于鼓岬处可呈混合性聋。瘘管试验诱发出眩晕和眼球偏斜,为瘘管试验阳性。若瘘管为病理组织堵塞可为阴性。前庭功能一般正常。
(二)浆液性迷路炎(serous labyrinthitis)是以浆液或浆液纤维素渗出为主的内耳弥漫性非化脓性炎症疾病或炎性反应。中耳炎的细菌毒素或感染经迷路瘘管、蜗窗、前庭窗或血行途径侵入或刺激内耳,产生弥漫性浆液性炎症。
表现眩晕、恶心、呕吐、平衡失调。病人喜卧向患侧,起立时向健侧倾倒。早期眼震快相向患侧,晚期眼震向健侧。瘘试验可为阳性。前庭功能有不同程度减退。听力明显减退,为感音神经性聋。若病变清除、炎症控制后,症状可消失。
(三)化脓性迷路炎 化脓菌侵入内耳,引起迷路弥漫性化脓病变,称化脓性迷路炎(suppurative labyrinthitis)。本病内耳终器全被破坏,其功能全部丧失。多因中耳感染扩散,或由浆液性迷路炎发展而来。
表现严重眩晕,呕吐频繁,头部及全身稍活动加剧,听力完全丧失,可有耳深部疼痛。自发性眼震初期向患侧,迷路破坏后可转向健侧。前庭功能检查,冷热试验患侧可无反应。一般3周后可由对侧代偿其功能,除耳聋外症状逐渐消失。
【治疗】足量抗生素控制感染,适当应用镇静剂,如安定等,呕吐频繁可适当输液。在抗生素控制下行乳突根治术,清除病变时,不宜扰动瘘管内的纤维结缔组织,以免感染扩散,瘘管口可覆盖颞肌筋膜。化脓性迷路炎疑有颅内并发症时,应立即行迷路切开术,以利通畅引流,防止感染向颅内扩展。
四、耳源性面瘫(otogenic facial parlysis)
耳源性面瘫(otogenic facial parlysis)多由于急、慢性化脓性中耳炎的炎症侵袭引起面神经水肿,或胆脂瘤型中耳炎胆脂瘤破坏面神经骨管,直接压迫、损伤面神经所致。其他,乳突手术损伤、中耳结核、中耳肿瘤亦可发生面瘫。耳源性面瘫多为单侧性、周围性。面瘫时,患侧面部运动障碍,致不能提额、皱眉,眼睑不能闭合,口歪向健侧,患侧口角下垂,鼻唇沟不显,不能作鼓腮及吹口哨,饮水时外漏,日久可面部肌肉萎缩。面神经电图及肌电图检查可了解面神经变性、病损程度。X线乳突摄片可见乳突骨质破坏。
【治疗】急性化脓性中耳炎引起的面瘫,为神经炎性水肿所致,一般经保守治疗,多能恢复,常用消炎药物、激素、神经营养药物,血管扩张药,配合理疗,如属胆脂瘤或骨质破坏所引起者,应立即行乳突根治术,清除病变,并进行面神经探查、减压术或面神经移植术。
颅内并发症
一、硬脑膜外脓肿(extradural abscess)
硬脑膜外脓肿(extradural abscess)是硬脑膜与颞骨之间或乙状窦与乙状窦骨板之间感染化脓,后者又称乙状窦周围脓肿。
脓肿较小者多无明显症状,常在乳突手术中发现。脓肿增大,出现低热,患侧头痛,局部可有叩痛,X线乳突摄片乳突有骨质破坏。如脓肿较大,可出现颅内压增高症状。
【治疗】在乳突根治术中发现鼓窦天盖或乙状窦骨板骨质破坏、脓液溢出,应除去骨板至暴露正常脑膜,以利引流。
二、乙状窦血栓性静脉炎(thrombophlebitis of sigmoid sinus)
乙状窦血栓性静脉炎(thrombophlebitis of sigmoid sinus)是伴有血栓形成的乙状窦静脉炎,右侧较多见,为常见的耳源性颅内并发症。
本症多由于中耳乳突化脓性病变直接侵蚀乙状窦骨板,先形成静脉周围炎,使内膜粗糙,血流变慢,纤维蛋白、红细胞及血小板粘附于内膜上形成窦壁血栓。血栓逐渐增大,形成栓塞,向上可扩展至岩上窦、岩下窦、海绵窦等,向下可延伸至颈静脉球、颈内静脉。血栓感染,中央坏死液化,感染的栓子脱落进入血循环,可引起脓毒败血症及远隔脏器的化脓性疾病,如常见的肺脓肿。感染被控制后,小的血栓可自愈,大的血栓发生机化,以后因血管新生,窦腔可重新贯通。
【临床表现】
(一)全身症状:典型者先有畏寒、寒战,继之高热,体温可达40°C以上,数小时后大量出汗,体温骤降至正常。体温下降后症状缓解。上述症状每日发作1~2次,须与疟疾、伤寒等病鉴别。由于大量抗生素的应用,此种体温变化可变得不典型,表现为低热。病期较长可出现严重贫血、精神萎靡。
(二)局部症状及体征:感染波及乳突导血管、颈内静脉及其周围淋巴结时,出现患侧耳后,枕后及颈部疼痛,乳突后方可有轻度水肿,同侧颈部可触及索状肿块,压痛明显。
(三)实验室检查:白细胞明显增多,多形核白细胞增多;寒战及高热时抽血作细菌培养,可为阳性。脑脊液常规检查多属正常。
(四)Tobey-Ayer试验;腰椎穿刺,测脑脊液压力。压迫健侧颈内静脉,脑脊液压力迅速上升,可超出原压力的1~2倍。然后压迫患侧颈内静脉,若乙状窦内有闭塞性血栓形成,则脑脊液压力无明显改变或微升。
(五)眼底检查:患侧视乳头可出现水肿,视网膜静脉扩张。压迫正常颈内静脉时,眼底静脉可有扩张,若压迫颈内静脉时眼底静脉无变化,表明颈内静脉有闭塞性血栓形成。此法称Crowe试验。
【治疗】
(一)及早足量抗生素控制感染。对贫血患者,予输血等支持疗法。
(二)及时行乳突手术,探查乙状窦,清除病灶通畅引流。窦内血栓一般不必取出。
(三)乳突术后症状不见减轻、患侧颈部压痛明显,或出现转移性脓肿时,应行患侧颈内静脉结扎术。
三、耳源性脑膜炎(otogenic meningitis)
耳源性脑膜炎(otogenic meningitis)是急性或慢性化脓性中耳乳突炎所并发的软脑膜、蛛网膜急性化脓性炎症。是常见的一种颅内并发症。中耳感染可通过各种途径直接侵犯软脑膜和蛛网膜,亦可通过所引起的其他并发症(如化脓性迷路炎、乙状窦血栓性静脉炎、脑脓肿等)而间接地引起软脑膜炎。
【临床表现】
(一)以高热、头痛、呕吐为主要症状。起病时可有寒战,继之发热,体温可高达40°C左右。头痛剧烈。为弥漫性全头痛,常以后枕部为重。呕吐呈喷射状,与饮食无关。
(二)可伴精神及神经症状:如烦躁不安、抽搐,重者谵妄、昏迷,以及相关的颅神经麻痹等。
(三)脑膜刺激征:颈有抵抗菌素或颈项强直,甚者角弓反张。克(Kerning)征及布鲁金斯基(Brudzinskin)征阳性。
(四)脑脊液压力增高、混浊,细胞数增多,以多形核白细胞为主,蛋白含量增高,糖含量降低,氯化物减少。细菌培养可为阳性。血中白细胞增多,多形核白细胞增加。
【治疗】
(一)在足量抗生素及磺胺类药物控制下行乳突探查、根治术,清除病灶,对骨质破坏者,除去骨板至正常脑膜暴露。
(二)必要时腰椎穿刺,注入适量抗生素。
(三)注意支持疗法及水和电解质平衡。
四、耳源性脑脓肿(otogenic brain abscess)
耳源性脑脓肿(otogenic brain abscess)为化脓性中耳乳突炎所并发的脑组织内的脓液积聚。约占脑脓肿发病率的80%。是一严重、危险的并发症。多见于青壮年。脓肿多位于大脑颞叶及小脑。多由于胆脂瘤型中耳炎破坏鼓室盖、鼓窦盖、乳突盖或破坏乙状窦、窦脑膜角骨板,炎症直接侵入脑组织,或循静脉周围进入脑组织所致;少数因感染经血路播散入脑,而形成多发性脑脓肿,且距原发灶较远。
【病理】
脑脓肿的形成一般可分为3个阶段:
(一)局限性脑炎期:脑组织充血、水肿,炎性细胞浸润,以后部分脑组织软化,坏死,出现许多小液化区。
(二)化脓期:液化区融合,形成脓肿。
(三)包膜形成期:一般3~4周后,脓腔周围由肉芽组、纤维结缔组织及神经胶质细胞形成包膜。包膜各处厚薄不一,包膜周围的脑组织水肿。脓肿继续增大,压迫周围组织,可产生定位体征。若向附近脑室或蛛网膜下腔溃破,形成严重的脑室炎和脑膜炎,甚至引起致命的暴发性脑膜炎。若颅内压明显升高,脑组织发生移位,则形成脑疝,颞叶脓肿常发生小脑幕切迹疝,小脑脓肿则以枕骨大孔疝多见,可出现呼吸、心跳骤停而迅速死亡。
【临床表现】
脑脓肿的临床表现可分为4期:
(一)起病期:约数天。有畏寒、发热、头痛、呕吐及轻度脑膜刺激征等早期局限性脑炎或脑膜炎的表现。
(二)潜伏期:持续10天至数周不等。多无明显症状。或有不规则头痛、低热,以及嗜睡、抑郁、烦躁、少语等精神症状。
(三)显症期:历时长短不一,脓肿形成,出现各种症状。
1.中毒性症状:如发热或体温正常、或低于正常,食欲不振、全身无力等。
2.颅内压增高症状:①头痛剧烈,多持续性,常于夜间加剧。②呕吐为喷射状,与饮食无关。③意识障碍,如表情淡漠、嗜睡、甚至昏迷。④脉搏迟缓,与体温不一致。⑤可出现视乳头水肿。⑥其他:如打呵欠,频繁的无意识动作(挖鼻、触弄睾丸等),性格与行为改变等。
3.局灶性症状:局灶性症状出现可早可晚,亦可不明显。
颞叶脓肿:①对侧肢全偏瘫。②对侧中枢性面瘫。③失语症。④对侧肢体强直性痉挛,同侧瞳孔散大或出现对侧锥体束征。
小脑脓肿:①中枢性眼震。②同侧肢体肌张力减弱或消失。③共济失调,如指鼻不准、错指物位、轮替运动障碍、步态蹒跚等。
(四)终期:常因脑疝形成或脑室炎、暴发弥漫性脑膜炎死亡。
【诊断】
慢性化脓性中耳炎急性发作病程中,病人出现剧烈头痛、呕吐、神志迟钝、表情淡漠、嗜睡、脉缓等表现,虽尚无定位体征,应考虑到脑脓肿的可能,抓紧进一步检查确诊,必要时请神经外科协同诊治。
(一)头颅CT扫描:可显示脓肿大小、位置等情况,对脑脓肿早期定位诊断具有重要意义。因本法安全、对患者无损伤,现已取代脑血管造影及气脑、脑室造影等。
(二)脑超声波检查:幕上脓肿可出现脑中线波移位。
(三)经颈动脉脑血管造影:对大脑脓肿有诊断意义,但无助于小脑脓肿的诊断。
(四)脓肿诊断性穿刺:除钻颅底刺探查外,尚可经乳突术腔作诊断性穿刺。
(五)颅内压增高者,腰椎穿刺要慎重,以防诱发脑疝。
【治疗】
(一)用足量、敏感的抗生素及磺胺类药物,开始可用大量广谱抗生素,如红霉素与氯霉素、羧苄青霉素与氨苄青霉素联合静脉滴注,以后参照细菌培养结果选用适当的抗生素。
(二)颅内压增高时,可用脱水疗法以降低颅内压,如用20%甘露醇与50%葡萄糖静脉交替注射。或用25%山梨醇、30%尿素,酌情应用尖固醇激素类药物等。
(三)及时行乳突探查术,清除乳突病灶,除去破坏的骨板至暴露正常脑膜,自乳突腔穿刺、切开排脓。若病情重笃,有脑疝危象者,可由神经外科先钻颅穿刺抽脓,或作侧脑室引流术,待颅内压降低后再作乳突手术。经反复穿刺抽脓无效或多房性脓肿等,宜请神经外科开颅摘除脓肿。
(四)注意支持疗法及水与电解质平衡。
(五)出现脑疝或脑疝前期症状时,应立即静脉推注20%甘露醇,气管插管,给氧,人工呼吸,并紧急作钻脑脓肿穿刺术,必要时行侧脑室引流,降低颅压,以挽救生命。